Typische anatomische Lage bei einem Akustikusneurinom
Typische anatomische Lage bei einem Akustikusneurinom
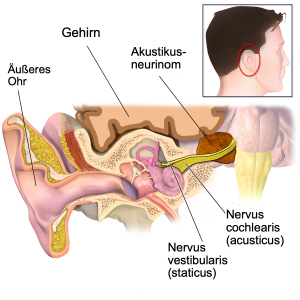

Das Akustikusneurinom (auch: Vestibularisschwannom), ein gutartiger und zumeist langsam wachsender Tumor, welcher vom Gleichgewichtsnerven (Nervus vestibularis) meist innerhalb des knöchernen Gehörgangs (Meatus acusticus internus) hervorgeht, ist einer der häufigsten Krankheitsbefunde im Bereich des Kleinhirnbrückenwinkels.
Durch die langsame Größenzunahme und das verdrängende Wachstum kommt es oft erst sehr spät zu einer klinischen Symptomatik. Durch den Entstehungsort des Tumors ist der Nervus vestibulocochlearis zuerst betroffen. Hierbei sind Hörstürze, eine einseitige Hörverschlechterung, Tinnitus und fortschreitender (progredienter) Schwindel häufige Symptome.
Bereits bei diesen Symptomen sollte die weiterführende Diagnostik mit elektrophysiologischen Untersuchungen (AEP und BERA) und eine MRT-Aufnahme des Schädels durchgeführt werden. Bei der Untersuchung mit AEP (Akustisch Evozierten Potenzialen) wird die Funktion des Hörens mithilfe von akustischen Signalen ermittelt. Die Hirnstammaudiometrie (BERA) testet zudem die Hörfähigkeit anhand der Messung von elektrischen Hirnströmen. Bei einem weiteren Wachstum des Tumors werden ebenfalls die benachbarten Hirnnerven des Kleinhirnbrückenwinkels bedrängt, es kommt zu Hypästhesien (Taubheitsgefühlen) im Gesichtsbereich, Fazialisparesen (Gesichtslähmungen) und Schluckstörungen.
Große Tumore können aber bis an den Hirnstamm heranreichen oder diesen sogar bedrängen. Dies kann wiederum zu einer raschen Verschlechterung mit weitreichender neurologischer Symptomatik und zu einer lebensbedrohlichen Situation führen, da es aufgrund der Kompression des Hirnstamms zu einem Verschlusshydrozephalus mit zunehmendem Liquoraufstau (Flüssigkeiten, die innerhalb des zentralen Nervensystems zirkulieren) kommt.
Zur Entscheidung über die beste individuelle Behandlungsstrategie ist eine ausführliche, interdisziplinäre Diagnostik notwendig. Hierzu gehört neben der Erhebung einer eingehenden Anamnese (Vorgeschichte der Krankheit) und einer gründlichen neurologischen Untersuchung ebenso die apparative Diagnostik. Dies beinhaltet vor allem die HNO-ärztliche Untersuchung mithilfe von medizinischen Apparaten: Audiogramm, Sprachverständnis, sowie elektrophysiologische Untersuchungen lassen eine Einschätzung der Funktionsbeeinträchtigung des Nervus vestibulocochlearis (8. Hirnnerv, der aus dem Gleichgewichts- sowie Hörnerven besteht) zu.
Bei einem Akustikusneurinom muss immer eine ausführliche neuroradiologische Bildgebung in einem MRT („Röhre“) durchgeführt werden. Es werden Dünnschicht-MRT-Bilder (mit 1 mm oder weniger Schichtdicke mit Kontrastmittel-, Nativ- und T2- sowie CISS-Spezialsequenzen) zur Darstellung der Hirnnerven mit unterschiedlichen Hervorhebungen benötigt. Zudem wird zur Einschätzung der knöchernen Verhältnisse ein dünnschichtiges CT der Schädelbasis und des Felsenbeins (ein Abschnitt des Schläfenbeins) durchgeführt.
Abwartende Verlaufskontrollen
Bei der Erstdiagnose von kleinen Tumoren können abhängig von der Symptomatik des Patienten bzw. der Patientin zunächst regelmäßige klinische Verlaufskontrollen mit HNO-ärztlichen Untersuchungen und regelmäßigen MRT-Kontrollen empfohlen werden. Bei älteren PatientInnen mit erhöhtem Operationsrisiko kann, falls keine starken Beeinträchtigungen und kein Hinweis auf ein schnelles Tumorwachstum bestehen, ein abwartendes Verhalten mit regelmäßigen MRT-Kontrollen („wait and scan“) favorisiert werden. Bei großen Tumoren, bei denen das Risiko einer Hirnstammkompression (wenn der Tumor bereits den Hirnstamm bedrängt) besteht, sollte jedoch die neurochirurgische Therapie erfolgen.
Minimalinvasive Tumorentfernung
Im Bereich des Kleinhirnbrückenwinkels, also zwischen Hirnstamm, Kleinhirn und Felsenbein, herrschen sehr beengte anatomische Verhältnisse. Zudem besteht eine sehr enge Nachbarschaft zu den empfindlichsten neuronalen Strukturen. Hier befinden sich die zentralen Anteile von zehn der zwölf Hirnnerven.
Die Entfernung von Tumoren in dieser Region stellt eine neurochirurgische Herausforderung dar und bedarf einer besonderen Spezialisierung sowie langjähriger operativer Erfahrung und Expertise im Bereich der Schädelbasis, wie sie Prof. Feigl besitzt. Durch modernstes Instrumentarium, das Prof. Feigl bei diesen Operationen einsetzt, kann er Eingriffe an der Schädelbasis erfolgreich fast ausnahmslos minimalinvasiv über sehr kleine und schonende Zugänge (Schädelöffnungen) durchführen.
Stereotaktische Bestrahlung
Aufgrund des gutartigen und langsamen Wachstums der Akustikusneurinome ist eine konventionelle Bestrahlung nicht effektiv. Hier ist eine hochdosierte Präzisionsbestrahlung, wie zum Beispiel die Gamma Knife- oder CyberKnife-Bestrahlung (Radiochirurgie), notwendig. Ziel dieser Hochpräzisionsbestrahlung ist der Stopp des Wachstums des Tumors. Oft kann der Tumor mit dieser Methode sogar etwas verkleinert werden. Wie bei der konventionellen Bestrahlung müssen die umliegenden neuronalen Strukturen (welche die Nervenzellen betreffen) jedoch außerhalb des Bestrahlungsfeldes liegen, was durch eine millimetergenaue Planung gewährleistet ist.
Trotzdem ist eine effektive Bestrahlung der Tumorränder schwierig. Insbesondere bei großen Tumoren und bei direkter Nachbarschaft zum Hirnstamm ist eine solche Bestrahlung nicht möglich. Bei Rezidiven ist eine erneute Strahlentherapie meist nur eingeschränkt möglich. Eine operative Therapie ist bei vorbestrahlten Tumoren aufgrund der Vernarbung des Gewebes außerordentlich schwierig. Die radiochirurgische Behandlung führt Prof. Feigl bei seinen Patientinnen und Patienten im Cyberknife-Zentrum Südwest in Göppingen durch. Zudem ist Prof. Feigl im Nordstrahl Zentrum für Strahlentherapie und Radiochirurgie tätig.
Das Akustikusneurinom (auch: Vestibularisschwannom), ein gutartiger und zumeist langsam wachsender Tumor, welcher vom Gleichgewichtsnerven (Nervus vestibularis) meist innerhalb des knöchernen Gehörgangs (Meatus acusticus internus) hervorgeht, ist einer der häufigsten Krankheitsbefunde im Bereich des Kleinhirnbrückenwinkels.
Durch die langsame Größenzunahme und das verdrängende Wachstum kommt es oft erst sehr spät zu einer klinischen Symptomatik. Durch den Entstehungsort des Tumors ist der Nervus vestibulocochlearis zuerst betroffen. Hierbei sind Hörstürze, eine einseitige Hörverschlechterung, Tinnitus und fortschreitender (progredienter) Schwindel häufige Symptome.
Bereits bei diesen Symptomen sollte die weiterführende Diagnostik mit elektrophysiologischen Untersuchungen (AEP und BERA) und eine MRT-Aufnahme des Schädels durchgeführt werden. Bei der Untersuchung mit AEP (Akustisch Evozierten Potenzialen) wird die Funktion des Hörens mithilfe von akustischen Signalen ermittelt. Die Hirnstammaudiometrie (BERA) testet zudem die Hörfähigkeit anhand der Messung von elektrischen Hirnströmen. Bei einem weiteren Wachstum des Tumors werden ebenfalls die benachbarten Hirnnerven des Kleinhirnbrückenwinkels bedrängt, es kommt zu Hypästhesien (Taubheitsgefühlen) im Gesichtsbereich, Fazialisparesen (Gesichtslähmungen) und Schluckstörungen.
Große Tumore können aber bis an den Hirnstamm heranreichen oder diesen sogar bedrängen. Dies kann wiederum zu einer raschen Verschlechterung mit weitreichender neurologischer Symptomatik und zu einer lebensbedrohlichen Situation führen, da es aufgrund der Kompression des Hirnstamms zu einem Verschlusshydrozephalus mit zunehmendem Liquoraufstau (Flüssigkeiten, die innerhalb des zentralen Nervensystems zirkulieren) kommt.
Zur Entscheidung über die beste individuelle Behandlungsstrategie ist eine ausführliche, interdisziplinäre Diagnostik notwendig. Hierzu gehört neben der Erhebung einer eingehenden Anamnese (Vorgeschichte der Krankheit) und einer gründlichen neurologischen Untersuchung ebenso die apparative Diagnostik. Dies beinhaltet vor allem die HNO-ärztliche Untersuchung mithilfe von medizinischen Apparaten: Audiogramm, Sprachverständnis, sowie elektrophysiologische Untersuchungen lassen eine Einschätzung der Funktionsbeeinträchtigung des Nervus vestibulocochlearis (8. Hirnnerv, der aus dem Gleichgewichts- sowie Hörnerven besteht) zu.
Bei einem Akustikusneurinom muss immer eine ausführliche neuroradiologische Bildgebung in einem MRT („Röhre“) durchgeführt werden. Es werden Dünnschicht-MRT-Bilder (mit 1 mm oder weniger Schichtdicke mit Kontrastmittel-, Nativ- und T2- sowie CISS-Spezialsequenzen) zur Darstellung der Hirnnerven mit unterschiedlichen Hervorhebungen benötigt. Zudem wird zur Einschätzung der knöchernen Verhältnisse ein dünnschichtiges CT der Schädelbasis und des Felsenbeins (ein Abschnitt des Schläfenbeins) durchgeführt.
Abwartende Verlaufskontrollen
Bei der Erstdiagnose von kleinen Tumoren können abhängig von der Symptomatik des Patienten bzw. der Patientin zunächst regelmäßige klinische Verlaufskontrollen mit HNO-ärztlichen Untersuchungen und regelmäßigen MRT-Kontrollen empfohlen werden. Bei älteren PatientInnen mit erhöhtem Operationsrisiko kann, falls keine starken Beeinträchtigungen und kein Hinweis auf ein schnelles Tumorwachstum bestehen, ein abwartendes Verhalten mit regelmäßigen MRT-Kontrollen („wait and scan“) favorisiert werden. Bei großen Tumoren, bei denen das Risiko einer Hirnstammkompression (wenn der Tumor bereits den Hirnstamm bedrängt) besteht, sollte jedoch die neurochirurgische Therapie erfolgen.
Minimalinvasive Tumorentfernung
Im Bereich des Kleinhirnbrückenwinkels, also zwischen Hirnstamm, Kleinhirn und Felsenbein, herrschen sehr beengte anatomische Verhältnisse. Zudem besteht eine sehr enge Nachbarschaft zu den empfindlichsten neuronalen Strukturen. Hier befinden sich die zentralen Anteile von zehn der zwölf Hirnnerven.
Die Entfernung von Tumoren in dieser Region stellt eine neurochirurgische Herausforderung dar und bedarf einer besonderen Spezialisierung sowie langjähriger operativer Erfahrung und Expertise im Bereich der Schädelbasis, wie sie Prof. Feigl besitzt. Durch modernstes Instrumentarium, das Prof. Feigl bei diesen Operationen einsetzt, kann er Eingriffe an der Schädelbasis erfolgreich fast ausnahmslos minimalinvasiv über sehr kleine und schonende Zugänge (Schädelöffnungen) durchführen.
Stereotaktische Bestrahlung
Aufgrund des gutartigen und langsamen Wachstums der Akustikusneurinome ist eine konventionelle Bestrahlung nicht effektiv. Hier ist eine hochdosierte Präzisionsbestrahlung, wie zum Beispiel die Gamma Knife- oder CyberKnife Bestrahlung (Radiochirurgie), notwendig. Ziel dieser Hochpräzisions-bestrahlung ist der Stopp des Wachstums des Tumors. Oft kann der Tumor mit dieser Methode sogar etwas verkleinert werden. Wie bei der konventionellen Bestrahlung müssen die umliegenden neuronalen Strukturen (welche die Nervenzellen betreffen) jedoch außerhalb des Bestrahlungsfeldes liegen, was durch eine millimetergenaue Planung gewährleistet ist.
Trotzdem ist eine effektive Bestrahlung der Tumorränder schwierig. Insbesondere bei großen Tumoren und bei direkter Nachbarschaft zum Hirnstamm ist eine solche Bestrahlung nicht möglich. Bei Rezidiven ist eine erneute Strahlentherapie meist nur eingeschränkt möglich. Eine operative Therapie ist bei vorbestrahlten Tumoren aufgrund der Vernarbung des Gewebes außerordentlich schwierig. Die radiochirurgische Behandlung führt Prof. Feigl bei seinen Patientinnen und Patienten im Cyberknife-Zentrum Südwest in Göppingen durch. Zudem ist Prof. Feigl im Nordstrahl Zentrum für Strahlentherapie und Radiochirurgie tätig.

Akustikusneurinom verstehen
Akustikusneurinom verstehen
Operationsplanung mit VR- und 3D-Technologien
Operationsplanung mit VR- und 3D-Technologien

